介護新聞連載の7回目です。ACP(アドバンス・ケア・プランニング)は在宅の看取りなどを推進する上で馴染みがある方も多いでしょう。でも救急医療との関係については聞いたことがある方は少ないかもしれません。今回は北見市で令和4年度から取り組んでいる在宅医療・救急医療に関する活動を紹介します。先に結論をお伝えすると、ACPを推進する方法の一つとして在宅医療と救急医療の連携課題の解決が役に立つのではないかというお話しです。
【在宅医療と救急医療の課題】
具体的な例をご紹介しましょう。まず在宅医療の現場の例です。かかりつけ医の緊急往診で要請した救急搬送が中止され、本人の意思であった在宅死が叶った事例です。重度の肺疾患を抱えていた男性がいました。日ごろから妻に「最期は自宅で」と話し、その情報もかかりつけ医療機関でもカルテで共有していました。ある日心肺停止となった際、家族は慌てて119番してしまいました。救急隊からの連絡で事態を知ったかかりつけ医師は、男性の希望を救急隊員へ伝えるとともに自宅へ駆けつけ、家族と一緒に最期を看取りました。通常、最期は自宅を希望していても救急要請があった際、こうした医師による対応ができない場合は原則、救急隊は救命処置を行い医療機関へ搬送しなければなりません。本人の希望が叶えられない場合があるのです。さらに救急隊は救急処置を望まない心肺停止の高齢者患者さんに対し蘇生術を実施しながら医療機関へ搬送した後、救急処置を望まない意思であったことが判明したこともあるようです。次に救急医療現場の例です。ある救命救急センターに4名の患者さんが搬入されていました。皆さん90才以上です。このうち3名が高齢者施設からの搬送でした。患者さん4名全員が急変時と心停止時の対応を話し合ったことがなかったため、救急医は緊急で家族と話し合いを行いました。その結果、看取り1名、入院2名、揉めた事例が1名だったそうです。担当医師は、高齢者施設では急変時や心肺停止時の対応は話し合っていないのだろうか。また救急の場面の初対面同士で、こんなに大切な決断を短時間で下して良いのだろうかと感じていました。こういったことが、救急医療の現場で起きています。
【在宅医療・救急医療ワーキングチーム会議の発足と活動】
北見市では令和4年度に厚生労働省の事業である「在宅医療・救急医療連携セミナー」を開催しました。その結果ACP(アドバンス・ケア・プランニング)の普及啓発、意思決定された情報の共有方法づくり、心肺蘇生を望まない救急要請があった場合の対応ルールの検討が課題として挙がり、継続した会議体の設置が必要とされました。この課題解決を図るため、令和5年度の北見市における在宅医療・介護連携推進事業として在宅医療・救急医療ワーキングチーム会議が設置されました。令和5年9月に開催された第1回目の会議では本会議の目的を「本人の意思決定支援(ACP)はもとより、その意思が実現できる環境の整備へ向け、多機関での協議を行い、本人の意思に沿った在宅医療と救急医療の実現を目指す」としました。本趣旨にご同意頂いた参画団体は別図の通りです。(図1)

会議設置の目的は抽象的ですが、活動する目標は具体的でなければなりません。目標の設定にあたっては札幌市で先行して同様の取り組みがされており、これに携わっていらっしゃる静明館診療所の大友宣先生が作成された「高齢者施設における在宅医療と救急医療コンセンサスシート(案)」を取り入れさせていただきました。ご使用をご許可頂いた大友先生に感謝申し上げます。会議で定めた活動目標をご紹介します。
- 高齢者が希望する医療を受けることができる。
- 高齢者が希望する最期の場所で過ごすことができる。
- 高齢者の家族が、医療的対応に納得することができる。
- 高齢者施設、救急隊、救急医療、在宅医療、ケアマネジャーなどすべての関係者が疲弊しない持続可能な仕組みができる。
地域は違っても、在宅医療と救急医療に関する取り組みはおそらく同じものではないでしょうか。またこの活動目標を設定する上で大切にしたいことがあります。こういった課題に対する解決は、対象である高齢者の医療・ケアに対する意思や希望の実現であり、当事者にとっての目標であるということを忘れないようにするというものです。医療機関の受け入れがなく救急搬送に難渋する。救急医療現場で治療方針が立たないなど、ともすると活動目標の方向性が医療や介護の我々関係者の業務上の課題解決のためになりがちです。活動は結果として関係者の業務上の課題解決にもつながるのですが、あくまで目的は当事者である高齢者の医療・ケアに関する意思の実現であり、現場の課題解決はその過程で生まれてくる副次的なものでなければなりません。
【在宅医療と救急医療の取り組みでACPを推進する】
さて、今回の結論である、ACPを推進する方法の一つとして在宅医療と救急医療の連携課題の解決がなぜ役に立つのでしょうか。まず北見市の在宅医療・救急医療ワーキングチーム会議では、前述したことが北見市でも実際あるのかどうかについて実態調査を行いました。調査対象は北見市内の救急告示病院や在宅療養支援診療所、消防組合、地域包括支援センター、居宅介護支援事業所、高齢者施設です(合計189ヶ所、回収率59.3%)。以下の調査結果の主なものをご紹介します。
- 回答のあった救急告示等病院すべてに延命と救命の判断に迷う高齢者や、蘇生を希望しないDNAR傷病者の救急搬送があった。
- 消防組合では消防署、出張所等のすべてから救急処置を望まない高齢者からの救急要請を経験し、かつ病院選定の時間が長くなり、現場活動時間が延長していると回答した。
- 回答したケアマネジャーのうち、死期が迫っていない患者や利用者へACPを実施していたのは8.7%で、状況により実施すると回答したのは66%であった。
- 高齢者施設において入所者の急変時に備えた事前指示書を作成していない、と回答した事業所が56.6%であった。(図2)
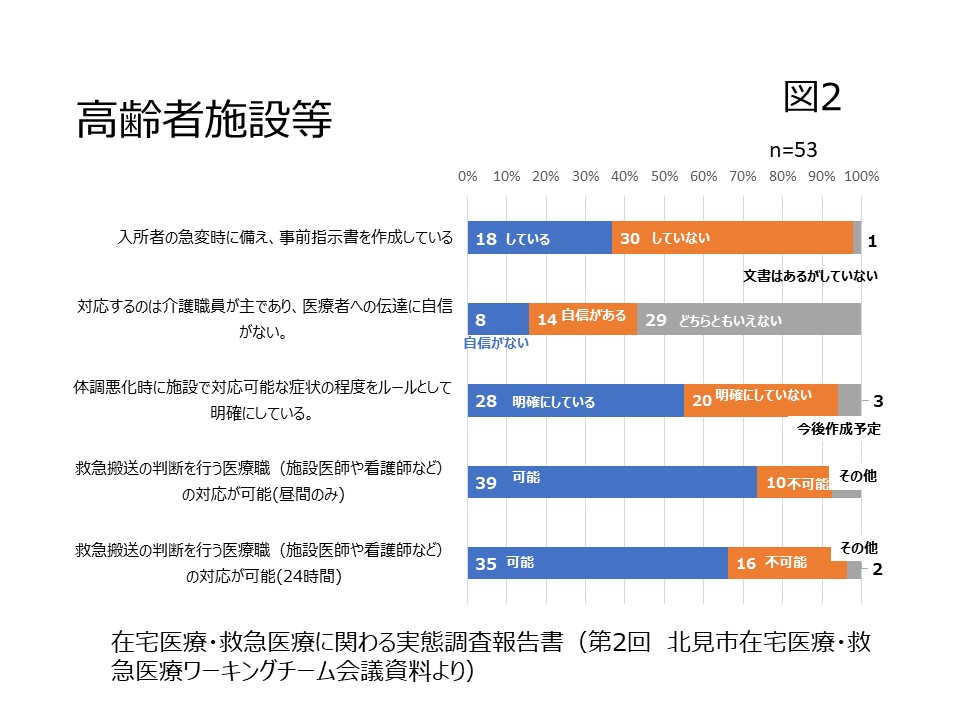
こういった課題から言えることは病状の急変で救急要請した場合、本人の意思があったとしても、医師の緊急往診が無い場合、救急隊は救命処置を行い医療機関へ搬送しなければなりません。「もしもの時」を決めていたとしてもこうですから決めていなかった場合、ご本人はもとよりご家族も辛い思いをしかねません。調査では死期が迫っていない患者や利用者へACPを実施していたケアマネジャーはごく少数でした。救急医療の現場で起きている事例を多くの関係者や住民が知ることで「我が事」として感じることでケアマネジャーや高齢者施設がACPに取り組む大きな動機付けになるのではないでしょうか。生死の問題は誰かに急かされてするものではありません。しかし自分の知らないところで起きている出来事を知ることにより、少しずつですが市民が自分事としてACPが地域へ浸透していくことになると思うのです。
